Las mujeres tienen un mayor riesgo de morir por enfermedades del corazón. Aquí está el porqué.

Una simple diferencia en el código genético — dos cromosomas X frente a un cromosoma X y un cromosoma Y — puede llevar a diferencias importantes en las enfermedades cardíacas. Resulta que estas diferencias genéticas influyen en más que solo los órganos sexuales y el sexo asignado al nacer; alteran fundamentalmente la forma en que se desarrolla y se presenta la enfermedad cardiovascular.
Mientras que el sexo influye en los mecanismos detrás de cómo se desarrolla la enfermedad cardiovascular, el género juega un papel en cómo los proveedores de atención médica la reconocen y la manejan. El sexo se refiere a características biológicas como la genética, las hormonas, la anatomía y la fisiología, mientras que el género se refiere a constructos sociales, psicológicos y culturales. Las mujeres tienen más probabilidades de morir después de un primer ataque cardíaco o accidente cerebrovascular que los hombres. También es más probable que las mujeres presenten síntomas de ataque al corazón adicionales o diferentes que van más allá del dolor en el pecho, como náuseas, dolor en la mandíbula, mareos y fatiga. A menudo es difícil desenredar completamente las influencias del sexo en los resultados de la enfermedad cardiovascular en comparación con las influencias del género.
Aunque las mujeres que no han llegado a la menopausia tienen un menor riesgo de enfermedad cardiovascular que los hombres, su riesgo cardiovascular se acelera drásticamente después de la menopausia. Además, si una mujer tiene diabetes tipo 2, su riesgo de ataque cardíaco se acelera hasta alcanzar el de los hombres, incluso si la mujer con diabetes aún no ha pasado por la menopausia. Se necesitan más datos para comprender mejor las diferencias en el riesgo de enfermedad cardiovascular entre pacientes no binarios y transgénero.
Las Mujeres con Más Estrés Tienen un Mayor Riesgo de Accidentes Cerebrovasculares, Encuentra un Estudio
Las Mujeres Negras Tienen Más Probabilidades de Morir por Cáncer de Mama—¿Cómo Puede EE.UU. Cerrar la Brecha?
A pesar de estas diferencias, una cosa clave es igual: el ataque cardíaco, el accidente cerebrovascular y otras formas de enfermedad cardiovascular son la principal causa de muerte para todas las personas, independientemente del sexo o género.
Lo que los investigadores saben es que la evidencia acumulada de cómo debería ser un buen cuidado del corazón para las mujeres en comparación con los hombres tiene tantos agujeros como el queso suizo. La evidencia médica para tratar enfermedades cardiovasculares a menudo proviene de ensayos que excluyeron a las mujeres, ya que las mujeres, en su mayor parte, no fueron incluidas en la investigación científica hasta la Ley de Revitalización del NIH de 1993. Por ejemplo, las pautas actuales para tratar factores de riesgo cardiovascular como la presión arterial alta se basan principalmente en datos de hombres. Esto a pesar de la evidencia de que las diferencias en la forma en que se desarrolla la enfermedad cardiovascular llevan a las mujeres a experimentar la enfermedad cardiovascular de manera diferente.

Además de las diferencias de sexo, los sesgos implícitos de género entre los proveedores y las normas sociales de género entre los pacientes llevan a los clínicos a subestimar el riesgo de eventos cardíacos en las mujeres en comparación con los hombres. Estos sesgos juegan un papel en por qué las mujeres tienen más probabilidades que los hombres de morir a causa de eventos cardíacos. Por ejemplo, para los pacientes con síntomas que son borderline para la enfermedad cardiovascular, los clínicos tienden a ser más agresivos en ordenar imágenes de arterias para hombres que para mujeres. Un estudio vinculó esta tendencia a ordenar pruebas menos agresivas para las mujeres en parte a un sesgo de género que sugiere que los hombres son más propensos a asumir riesgos que las mujeres.
En un estudio de aproximadamente 3,000 pacientes con un reciente ataque cardíaco, las mujeres eran menos propensas que los hombres a pensar que sus síntomas de ataque cardíaco se debían a una afección cardíaca. Además, la mayoría de las mujeres no saben que la enfermedad cardiovascular es la causa número uno de muerte entre las mujeres. En general, las percepciones erróneas de las mujeres sobre su propio riesgo pueden impedirles que visiten a un médico para que evalúe posibles síntomas de un ataque cardíaco o accidente cerebrovascular.
Estos problemas se agravan aún más para las mujeres de color. La falta de acceso a la atención médica y los desafíos adicionales impulsan las disparidades en salud entre las poblaciones minoritarias raciales y étnicas subrepresentadas.
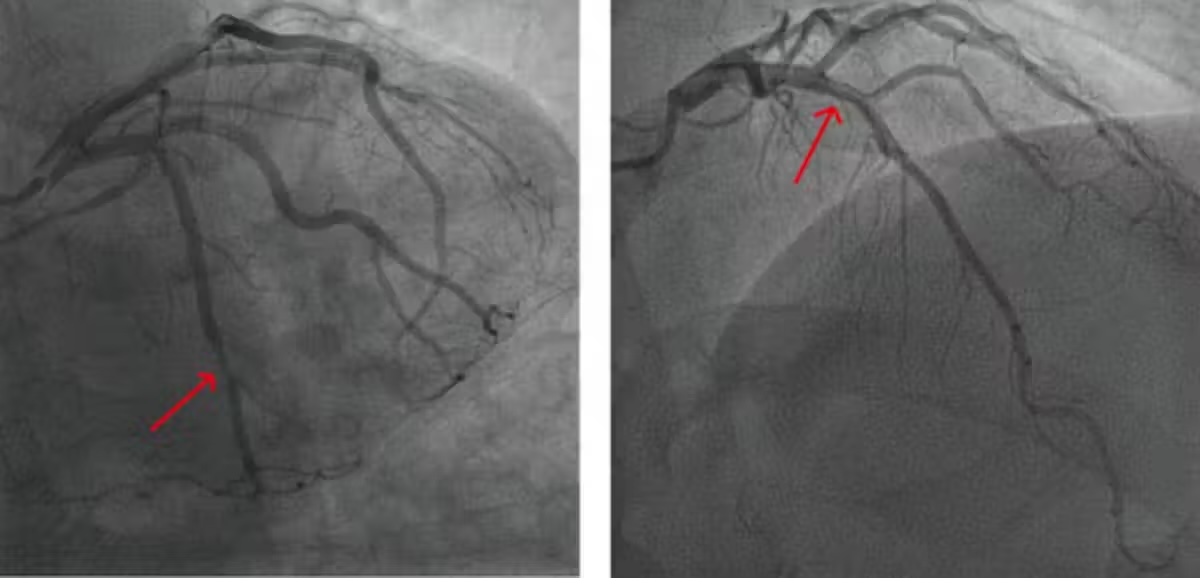
Las enfermedades cardiovasculares se presentan de manera diferente para mujeres y hombres, específicamente en la acumulación de placa en las paredes arteriales que contribuyen a la enfermedad.
Las mujeres tienen menos cristales de colesterol y menos depósitos de calcio en su placa arterial que los hombres. Las diferencias fisiológicas en los vasos sanguíneos más pequeños que alimentan el corazón también juegan un papel en los resultados cardiovasculares.
Las mujeres son más propensas que los hombres a tener enfermedades cardiovasculares que se presentan como múltiples arterias estrechas que no están completamente "obstruidas", lo que resulta en dolor en el pecho porque el flujo sanguíneo no puede aumentar lo suficiente para satisfacer las mayores demandas de oxígeno con el ejercicio, de manera similar a un cabezal de ducha de bajo flujo. Cuando el dolor en el pecho se presenta de esta manera, los médicos llaman a esta condición isquemia y arterias coronarias no obstructivas. En comparación, los hombres son más propensos a tener una arteria "obstruida" en un área concentrada que puede abrirse con un stent o con cirugía de bypass cardíaco. Las opciones para múltiples arterias estrechas han quedado atrás de las opciones de tratamiento para las arterias "obstruidas" típicas, lo que pone a las mujeres en desventaja.
Además, en las etapas iniciales de un ataque cardíaco, los niveles de marcadores sanguíneos que indican daño al corazón son más bajos en las mujeres que en los hombres. Esto puede llevar a más diagnósticos erróneos de la enfermedad arterial coronaria en mujeres en comparación con hombres.
Las razones de estas diferencias no están completamente claras. Algunos factores potenciales incluyen diferencias en la composición de la placa arterial que hacen que la placa de los hombres sea más propensa a romperse o estallar y que la placa de las mujeres sea más propensa a erosionarse. Las mujeres también tienen menos masa cardíaca y arterias más pequeñas que los hombres, incluso después de considerar el tamaño del cuerpo.
Demasiadas veces, las mujeres con síntomas de enfermedad cardiovascular son enviadas de vuelta desde las consultas médicas debido a sesgos de género que afirman que "las mujeres no contraen enfermedades cardíacas".
Considerar cómo varían los síntomas de la enfermedad cardiovascular según el sexo y el género podría ayudar a los médicos a cuidar mejor de todos los pacientes.
Una forma en que se está avanzando en esto es en relación con mejores enfoques para diagnosticar ataques cardíacos para mujeres y hombres. Específicamente, al diagnosticar ataques cardíacos, utilizar umbrales específicos por sexo para las pruebas de sangre que miden daño al corazón — llamadas pruebas de troponina de alta sensibilidad — puede mejorar su precisión, disminuyendo las omisiones de diagnóstico o falsos negativos en las mujeres, mientras que también disminuye los sobrediagnósticos o falsos positivos en los hombres.
Las líderes de nuestro laboratorio de investigación, colaboradores y otros colegas de investigación de reconocimiento internacional — algunos de los cuales colaboran con nuestro Centro de Investigación de Salud de la Mujer Ludeman en la Universidad de Colorado Anschutz Medical Campus — continuarán este importante trabajo para cerrar esta brecha entre los sexos en la atención médica. La investigación en este campo es crítica para iluminar formas en que los clínicos pueden abordar mejor los síntomas específicos por sexo y presentar tratamientos más adaptados.
El reciente decreto ejecutivo de la administración Biden para avanzar en la investigación de la salud de la mujer está allanando el camino para que la investigación vaya más allá de solo comprender qué causa las diferencias de sexo en la enfermedad cardiovascular. Desarrollar y probar enfoques ajustados para la atención de cada paciente puede ayudar a lograr una mejor salud para todos.




