El cáncer de una adolescente está en remisión tras recibir nuevas células editadas con CRISPR
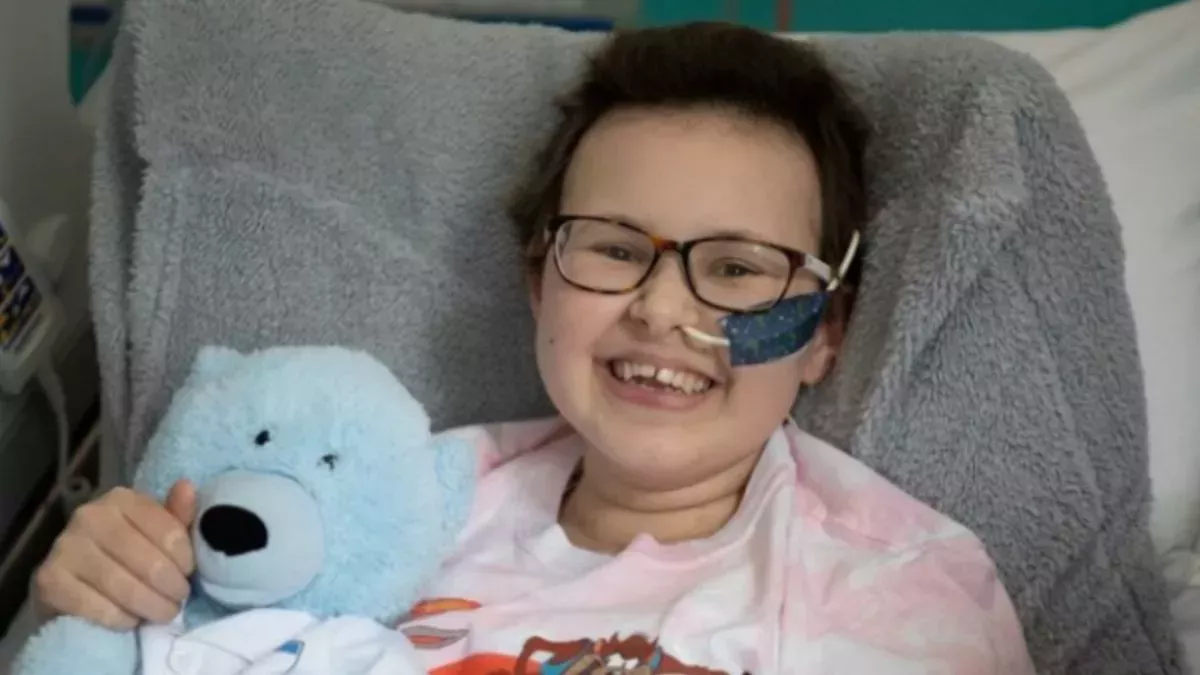
Una adolescente con una forma agresiva de leucemia ya no tiene células cancerosas detectables en su cuerpo, gracias a una terapia experimental en la que recibió nuevas células inmunitarias genéticamente modificadas.
La paciente, llamada Alyssa, parece estar en remisión, pero tendrá que someterse a un estrecho seguimiento en los próximos meses para confirmar que está realmente libre de leucemia, según el Great Ormond Street Hospital for Children (abre en nueva pestaña) (GOSH) del Reino Unido, que proporcionó el tratamiento. Anteriormente, Alyssa se había sometido a quimioterapia y a un trasplante de médula ósea, pero el cáncer reaparecía. Si no hubiera participado en el ensayo clínico del tratamiento experimental, la única opción que le quedaba era recibir cuidados paliativos para aliviar los síntomas, en lugar de curar el cáncer.
"Me siento muy honrada y me siento bien por haber ayudado también a otras personas", declaró Alyssa en un vídeo publicado por GOSH (se abre en una nueva pestaña). Fue la primera paciente en recibir la nueva terapia. En total, sus médicos pretenden inscribir a 10 pacientes de entre 6 meses y 16 años en el ensayo en curso.
Kate Middleton revela que está oficialmente en remisión del cáncer en una emotiva nueva declaración
¿Debería tu adolescente consumir cafeína? Pediatras opinan tras la publicación de nuevas directrices sobre bebidas
El equipo presentó los resultados preliminares de Alyssa el sábado (10 de diciembre) en la reunión anual de la Sociedad Americana de Hematología (se abre en una nueva pestaña) en Nueva Orleans, Luisiana.
Un fármaco experimental contra el cáncer de recto hizo desaparecer los tumores de todos los pacientes en un pequeño ensayo
Alyssa fue diagnosticada de leucemia linfoblástica aguda de células T (T-ALL) en mayo de 2021, según GOSH. La leucemia linfoblástica aguda de células T afecta a las células madre de la médula ósea que normalmente dan lugar a los linfocitos T, los glóbulos blancos que protegen al organismo de las infecciones. En la LLA-T, sin embargo, las células T anormales e inmaduras se acumulan en el organismo y desplazan a las células T sanas, dejando a los pacientes propensos a las infecciones.
Los tratamientos para la T-ALL incluyen quimioterapia, que destruye las células cancerosas, y trasplantes de médula ósea, que sustituyen las células madre enfermas de los pacientes por células sanas de un donante. Por desgracia, como en el caso de Alyssa, estas estrategias no siempre mantienen la enfermedad bajo control.
"Aproximadamente el 20% de los pacientes con T-ALL recaerán, y el pronóstico de la T-ALL recidivante es malo", según una revisión de 2016 en la revista Hematology ASH Education Program (se abre en una nueva pestaña).
Un tratamiento diferente, denominado terapia celular CAR-T, ha funcionado anteriormente para otras formas de LLA, pero no para la LLA-T. Esta terapia consiste en extraer algunas células T del paciente, modificar su ADN en el laboratorio y reintroducirlas en el organismo. Las células T modificadas están destinadas a cazar y destruir células cancerosas, pero en la LLA-T, las células T se confunden entre sí como si fueran el enemigo. Investigadores del GOSH y del Instituto de Salud Infantil Great Ormond Street del University College de Londres (UCL) han estado trabajando para evitar este fuego amigo.
Para la nueva terapia, los científicos despojaron a las células T donadas de ciertos receptores que las harían parecer extrañas al sistema inmunitario del receptor. Las células también perdieron el CD7, una proteína presente en todas las células T, y otra proteína denominada CD52, a la que se dirigen determinados tratamientos contra el cáncer. Por último, las células T obtuvieron un nuevo receptor que les permitía dirigirse a las células T portadoras de CD7, incluidas las cancerosas, según la UCL (se abre en una nueva pestaña).
Para aplicar todos estos cambios genéticos, el equipo utilizó una forma modificada de la famosa herramienta de edición genética CRISPR para intercambiar letras individuales en el código de ADN de las células T. Esta técnica se denomina "edición de bases". Esta técnica se denomina "edición de bases". Alyssa es la primera paciente que recibe una terapia de células CAR-T con edición de bases.
(Actualmente están en marcha varias terapias celulares con bases editadas para otras enfermedades, entre ellas un trastorno hereditario del procesamiento del colesterol (se abre en una nueva pestaña), informó New Scientist (se abre en una nueva pestaña)).
Al cabo de un mes de tratamiento, Alyssa entró en remisión. A continuación recibió un segundo trasplante de médula ósea para restaurar su función inmunitaria, ya que la terapia experimental había aniquilado sus células T. Ahora, seis meses después del trasplante, su cáncer sigue siendo indetectable y se recupera en casa. Ahora, seis meses después del trasplante, su cáncer sigue siendo indetectable y se recupera en casa.




